Das Ende 2019 entdeckte „neue“ Coronavirus wird als SARS-CoV-2 bezeichnet. Diese Abkürzung steht für „Severe Acute Respiratory Syndrome Coronavirus Type 2“. Das bedeutet übersetzt: schweres akutes Atemwegs-Syndrom Coronavirus Typ 2. Es handelt sich also um ein Virus, das die Atemwege und Lunge befällt. Umgangssprachlich wird SARS-CoV-2 als „das Coronavirus“ bezeichnet. Zur Familie der Coronaviren gehören allerdings noch weitere Viren, darunter auch solche, die gängige Erkältungskrankheiten auslösen.
Das SARS-CoV-2-Virus verursacht die Erkrankung Covid-19. Die Abkürzung steht für „Corona Virus Disease 2019“ - Corona-Virus-Erkrankung 2019. Es handelt sich dabei oft um Atemwegsinfektionen, die mitunter zu einer Lungenentzündung führen. Es können aber auch andere Organe betroffen sein, beispielsweise der Darm, das Herz, das Gehirn, die Nieren und sogar die Haut. Nachdem das Virus zum ersten Mal im Dezember 2019 festgestellt wurde, entwickelte sich Covid-19 innerhalb weniger Monate zu einer weltweiten Pandemie.
SARS-CoV-2 wird vor allem durch die Atemluft übertragen. Menschen, die sich angesteckt haben, husten oder niesen kleine Tröpfchen aus, in denen Teile des Virus‘ stecken. Zum anderen können auch sogenannte Aerosole das Virus enthalten. Aerosole sind kleiner als Tröpfchen. Sie werden nicht erst beim Niesen und Husten, sondern schon beim Atmen und Sprechen, Schreien und Singen ausgestoßen. Weil sie so klein und leicht sind, bleiben Aerosole sehr lange in der Luft. Sie sammeln sich vor allem in geschlossenen Räumen. Die Wahrscheinlichkeit, mit virushaltigen Teilchen in Kontakt zu kommen, ist am höchsten, wenn man sich ein bis zwei Meter um eine infizierte Person aufhält.
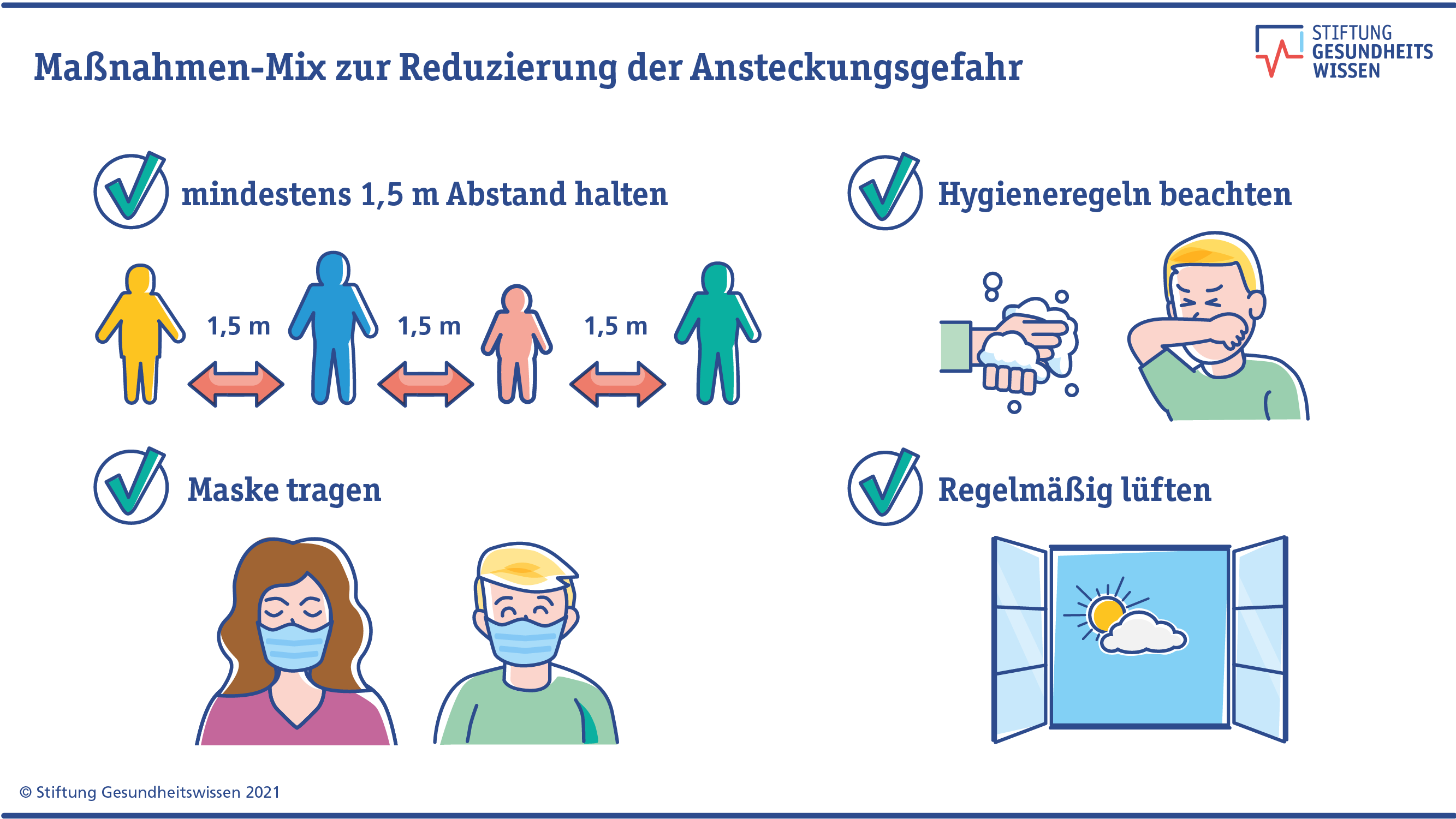
Es gibt verschiedene Maßnahmen, die das Risiko einer Ansteckung verringern können. Um sich bestmöglich zu schützen, kann man mehrere Maßnahmen miteinander kombinieren:
- Um das Risiko einer Ansteckung zu verringern, kann man zwei Meter Abstand zu anderen Menschen einhalten.
- Eine medizinische Schutzmaske vom FFP-Typ verringert das Risiko, Virus-Teilchen einzuatmen.
- Waschen Sie sich regelmäßig und gründlich die Hände, vor allem, wenn sie außerhalb Ihrer eigenen Wohnung unterwegs waren.
- Grundsätzlich ist das Ansteckungsrisiko im Freien geringer als in geschlossenen Räumen. Durch regelmäßiges Lüften kann man Virus-Teilchen aus einem Raum entfernen.
- Bisher ist nicht nachgewiesen, dass man sich über Lebensmittel mit SARS-CoV-2 anstecken kann. Allgemein sollte man Lebensmittel gründlich reinigen und die Hände nach dem Kontakt mit Lebensmitteln und deren Verpackungen waschen.
Einen gewissen Schutz vor der Erkrankung kann auch eine Impfung bieten. Seit Dezember 2020 sind in Deutschland Impfstoffe gegen Covid-19 im Einsatz.
Im Mittel vergehen fünf bis sechs Tage, bis nach einer Ansteckung mit dem Coronavirus Symptome auftreten, also die Erkrankung ausbricht. Bei manchen Betroffenen kann dies auch früher, bei anderen erst später der Fall sein. Man geht aber davon aus, dass die Erkrankung spätestens 14 Tage nach der Ansteckung ausbricht. Es kann auch sein, dass sich überhaupt keine Symptome zeigen. Dann handelt es sich zwar um eine Infektion mit SARS-CoV-2, aber nicht um eine Covid-19-Erkrankung.
Covid-19 kann sich auf vielfältige Weise bemerkbar machen und nicht immer sind die Symptome gleich stark. Die Beschwerden können ähnlich sein wie bei einer Erkältung. Häufig treten Husten, Halsschmerzen und Schnupfen auf. Viele Menschen können nicht mehr gut riechen und schmecken.
Auch Fieber, Atemnot, Kopf- und Gliederschmerzen, Appetitlosigkeit, Übelkeit, Bauchschmerzen, Erbrechen, Durchfall, Gewichtsverlust, Bindehautentzündungen, Hautausschlag, Lymphknotenschwellung, Schwindel, Verwirrtheit, Teilnahmslosigkeit (Apathie) oder Benommenheit mit starker Schläfrigkeit (Somnolenz) können Anzeichen für Covid-19 sein.
Diese Frage stellen sich viele Menschen, wenn sie Kontakt zu einer infizierten Person hatten, ein Antigen-Selbsttest positiv ausgefallen ist oder wenn Symptome einer Covid-19-Erkranung aufgetreten sind. Bleiben Sie nach Möglichkeit zu Hause und vermeiden Sie Kontakt zu anderen Menschen. Ein Test auf SARS-CoV-2 kann Aufschluss darüber geben, ob Sie sich mit dem Coronavirus infiziert haben. Ob ein Test in Ihrem Fall sinnvoll ist, können Sie mit Ihrem Hausarzt, Ihrer Hausärztin besprechen.
Nehmen Sie zunächst telefonisch oder gegebenenfalls per E-Mail Kontakt mit der Hausärztin, dem Hausarzt auf und gehen Sie nicht direkt in die Praxis. Denn es besteht die Gefahr, dass Sie dort weitere Personen mit dem Virus anstecken. Ihr Arzt, Ihre Ärztin wird Ihnen sagen, wie Sie weiter vorgehen können. Sie können sich auch von dem ärztlichen Bereitschaftsdienst unter der bundesweiten einheitlichen Telefonnummer 116 117 beraten lassen.
Treten bei Ihnen schwere Symptome wie starke Atemnot auf, rufen Sie oder Ihre Angehörigen den Notarzt unter der 112. Für den Fall, dass Sie sich selbst in die nächstgelegene Rettungsstelle begeben, rufen Sie auch dort vorab an. Auch hier ist es wichtig mitzuteilen, dass es sich um einen Verdacht auf Covid-19 handelt. Möglicherweise wird Ihnen eine zuständige Stelle genannt, die sich auf Corona-Verdachtsfälle spezialisiert hat. Einige zentrale Notaufnahmen haben spezielle Untersuchungsstellen eingerichtet, um das Ansteckungsrisiko zu minimieren. Vermeiden Sie auf dem Weg dorthin den Kontakt zu anderen Personen.
Wenn eine Person aus dem eigenen Haushalt an Covid erkrankt ist, kann man versuchen, sich vor einer Ansteckung zu schützen. Dafür gibt es verschiedene Möglichkeiten:
- infizierte Person in einem eigenen Zimmer isolieren
- mindestens 1,5 Meter Abstand zur infizierten Person einhalten
- wenn man sich mit einer infizierten Person im selben Raum aufhält: FFP2-Maske tragen.
- Räume, in denen die infizierte Person sich aufhält, mehrmals am Tag lüften.
- mehrmals täglich die Hände waschen
- häufig benutzte Oberflächen, wie Tische, Smartphones, Tastaturen täglich reinigen
- Abfall im Zimmer der infizierten Person in einem eigenen Mülleimer mit Deckel sammeln. Vor der Entsorgung den Müllsack gut zuknoten
- Gebrauchte Kleidung und Bettwäsche der infizierten Person in einem eigenen Korb sammeln und bei 60 Grad waschen.
Wenn Sie mit einer infizierten Person zusammenleben, sollten Sie auch Menschen außerhalb Ihres Haushalts schützen, z. B. Briefträger, Paketboten oder Nachbarn. Halten Sie Abstand und tragen Sie nach Möglichkeit eine FFP2-Maske.
Ältere Menschen oder Menschen mit Vorerkrankungen haben ein erhöhtes Risiko, an Covid-19 zu erkranken. Wenn solche Menschen mit im Haushalt leben, kann es sicherer sein, sie woanders unterzubringen, bis die infizierte Person nicht mehr ansteckend ist – also so lange, bis ein Corona-Test negativ ausfällt.
Manchmal treten nach einer SARS-CoV-2-Infektion überhaupt keine Symptome auf: Die Erkrankung bricht also nicht aus. Bei allen anderen verläuft Covid-19 sehr unterschiedlich – den typischen Verlauf gibt es nicht. Covid-19 kann sehr mild verlaufen oder auch mit stärkeren Beschwerden einhergehen. Es kann auch zu schweren Verläufen kommen. So können sich beispielsweise eine schwere Lungenentzündung oder ein akutes Lungenversagen entwickeln. Zusätzlich können Betroffenen dann u.a. Herz-Kreislauf-Erkrankungen entwickeln, wie z. B. Herz-Rhythmus-Störungen, Schädigungen oder Entzündungen des Herzmuskels oder verstärkte Blutgerinnung. Bei schweren Verläufen ist normalerweise eine Sauerstoffgabe notwendig, manchmal auch eine künstliche Beatmung. Eine Covid-19 Erkrankung kann auch zum Tode führen.
Grundsätzlich können sich auch Kinder und Jugendliche mit SARS-CoV2 anstecken. Nach bisherigen wissenschaftlichen Erkenntnissen treten bei Kindern aber eher keine oder milde Symptome von Covid-19 auf. Wenn Symptome auftreten, so sind sie – ähnlich wie bei Erwachsenen – eher unspezifisch und ähneln den Symptomen einer Erkältung. Zu den häufigsten Symptomen zählen Husten, Fieber, Schnupfen oder Halsschmerzen. Auch Magen-Darm-Beschwerden treten bei Kindern als Symptom von Covid-19 auf. In sehr seltenen Fällen können jedoch auch Kinder so schwere Covid-19 Verläufe haben, dass eine Behandlung auf der Intensivstation oder eine Beatmung nötig sind.
Ein erhöhtes Risiko eines schweren Verlaufs haben folgende Personengruppen:
- Ältere und alte Menschen. Ab einem Alter von etwa 50 bis 60 Jahren steigt das Risiko stetig an. Der Zusammenhang zwischen höherem Alter und erhöhtem Risiko eines schweren Verlaufs zeigt sich auch darin, dass 85 % aller in Deutschland an Covid-19 Verstorbenen 70 Jahre oder älter waren (Stand 09.03.2023).
- Menschen mit bestimmten Vorerkrankungen. Dazu zählen u.a. Erkrankungen des Herz-Kreislauf-Systems, chronische Lungenerkrankungen, chronische Nieren- und Lebererkrankungen, Diabetes mellitus und Krebserkrankungen.
- Menschen mit einem geschwächten Immunsystem – entweder bedingt durch Erkrankungen oder durch die Einnahme von Medikamenten, die die Immunabwehr schwächen (z. B. Kortison)
- Menschen mit Down-Syndrom (Trisomie 21)
- Menschen mit Adipositas (BMI > 30) und starker Adipositas (BMI > 35)
- Männer (was an einer geschlechtsspezifischen Immunantwort liegen könnte)
- Schwangere
- Wahrscheinlich Raucherinnen und Raucher
Schwere Verläufe können aber auch bei jungen Menschen und/oder Menschen ohne bekannte Vorerkrankungen auftreten.
Laut Robert Koch-Institut können Schwangere das Virus über die Plazenta an das Kind übertragen. Es scheint aber eher selten vorzukommen. Beim Kind werden dadurch auch eher selten Symptome ausgelöst. Für die Gesundheit des Kindes scheinen mehr die Entzündungen im Körper der Mutter eine Rolle zu spielen, die durch Covid-19 ausgelöst werden. Auch in der Muttermilch konnten Forscher vereinzelt Virus-Teilchen finden. Diese scheinen jedoch nicht lebensfähig zu sein. Daher sprechen sich die Experten der WHO und der deutschen Fachgesellschaften für das Stillen aus, auch wenn die Mutter mit SARS-CoV-2 infiziert ist.
Teilweise berichten Covid-19-Betroffene über unterschiedliche Langzeitfolgen – nicht nur nach schwerem Verlauf. In verschiedenen Untersuchungen zeigte sich, dass manche Menschen noch Wochen oder Monate nach der akuten Erkrankung Symptome haben, wie beispielsweise Erschöpfung, Müdigkeit, Schlafstörungen oder Kurzatmigkeit. In medizinischen Fachkreisen werden diese Langzeitfolgen auch Long Covid oder Post Covid genannt. In unserer Gesundheitsinformation zu Long Covid erfahren Sie mehr darüber.
Die Behandlung einer Covid-Erkrankung richtet sich nach Art und Stärke der Beschwerden:
Bei mildem bis mittelschwerem Verlauf wird Covid-19 ähnlich wie eine Erkältung oder ein grippaler Infekt behandelt: Man versucht, die Symptome zu lindern, bis das Immunsystem das Virus selbst beseitigt hat. Welche Maßnahmen dafür sinnvoll sind, wird zusammen mit der behandelnden Ärztin, dem Arzt festgelegt. Wenden Sie sich auch an Ihre Arztpraxis, wenn die Beschwerden schlimmer werden.
Wenn Sie zur Risikogruppe für einen schweren Covid-19-Verlauf gehören, sind regelmäßige Kontrolluntersuchungen sinnvoll. So können Sie bei Bedarf frühzeitig im Krankenhaus behandelt werden. In bestimmten Situationen können monoklonale Antikörper zur Behandlung von Covid-19 eingesetzt werden.
Bei einem schweren Verlauf gibt es weitere unterstützende Behandlungsmöglichkeiten – je nach Notwendigkeit beispielsweise die Sauerstoffgabe, Medikamente, die die Bildung von Blutgerinnseln vermeiden oder den Kreislauf unterstützen. Es kann passieren, dass das Immunsystem zu heftig auf die Covid-Erkrankung reagiert und dadurch mehr Schaden anrichtet als es beseitigt. Deshalb kommen auch Medikamente infrage, die das Immunsystem unterdrücken. All diese Maßnahmen wirken nicht gegen das Virus selbst. Sie sollen dem Körper helfen, die Erkrankung selbst zu bekämpfen.
Zurzeit sind zwei antivirale Wirkstoffe zur Behandlung von Covid-19 zugelassen: Remdisivir (Veklury) und Nirmatrelvir/Ritonavir (Paxlovid). Diese Medikamente verhindern, dass sich das Virus weiter im Körper vermehren kann. Dadurch sollen sie einen schweren Krankheitsverlauf bei besonders gefährdeten Menschen vermeiden. Dazu gehören zum Beispiel ältere Menschen sowie Menschen mit Fettleibigkeit, Diabetes mellitus, Immunschwäche, kardiovaskulären Erkrankungen, Krebserkrankungen, chronischen Lungenerkrankungen und chronischen Nierenerkrankungen. Bisher ist nicht vollständig geklärt, welche Patienten und Patientinnen einen besonders großen Vorteil durch diese Medikamente haben und welche nicht.
Derzeit geht man davon aus, dass eine durchgemachte Infektion mit SARS-CoV-2 nicht ausreicht, um spätere Infektionen zu verhindern. Grundsätzlich wird durch eine Infektion mit SARS-CoV-2 die körpereigene Bildung von Antikörpern gegen dieses Virus angeregt. Im Mittel sind zwei Wochen nach Beginn der Symptome verschiedene Antikörper gegen SARS-CoV-2 nachweisbar. Insbesondere nach milden Erkrankungen oder Infektionen ohne Symptome nehmen diese jedoch wieder ab. Es ist noch nicht eindeutig geklärt, wie hoch die Menge der Antikörper sein muss, um vor einer erneuten Erkrankung zu schützen und wie lange ein solcher Schutz anhält.
Vielmehr haben Untersuchungen ergeben, dass ein solider Schutz vor Covid-19 erst durch mehrmalige Auseinandersetzung mit dem Spikeprotein von SARS-CoV-2 entsteht. Dies kann durch mehrere Impfungen oder durch eine Kombination von Impfungen und Erkrankungen erreicht werden. Eine Studie an Mitarbeitenden im Gesundheitsbereich zeigte, dass nach überstandener Infektion Antikörper gegen SARS-CoV-2 mehrere Monate lang nachweisbar waren und es selten zu erneuten Infektionen kam. Diejenigen, die erneut erkrankten, wiesen allerdings hohe Mengen von SARS-CoV-2 im Nase-Rachenbereich auf: Sie waren also ansteckend. Das verdeutlicht, wie wichtig es ist, auch nach überstandener Infektion Schutzmaßnahmen einzuhalten, beispielsweise Masken zu tragen.







